Характерные признаки хронического аутоиммунного тиреоидита
Дата публикации: 21.07.2017- Что представляет собой заболевание
- Патогенез аутоиммунного тиреоидита
- Классификация тиреоидитов
- Формы тиреоидита
- Причины тиреоидита
- Наследственность патологии
- Симптомы тиреоидита
- К кому стоит обратиться?
- Диагностика ХАИТа
- Лечение аутоиммунного тиреодита
- Прогноз на выздоровление
- Профилактические меры
- Диета при аутоиммунном тиреоидите
- Образ жизни при аутоиммунном тиреоидите
Что представляет собой заболевание
Лимфоматозный тиреоидит (хронический аутоиммунный тиреоидит) – заболевание, которое вызывает воспалительный процесс в тканях щитовидной железы. В короткие сроки переходит в хроническую форму.

В организме заболевшего человека начинают вырабатываться лимфоциты, а также антитела, воспринимающие клетки собственной щитовидной железы, как ткань чужеродного происхождения и разрушают её. Приводит к воспалению фолликулярных клеток и самих фолликулов щитовидки.
Опасность заболевания кроется в том, что болезнь протекает почти бессимптомно. Отсутствие своевременного адекватного лечения, способствует перетеканию тиреоидита в хроническую форму.
Чтобы выявить аутоиммунный тиреоидит, эндокринолог должен назначить УЗИ и анализ крови. Некоторые случаи требуют проведения тонкоигольной биопсии.
Из существующих заболеваний щитовидной железы примерно треть составляет именно аутоиммунный тиреоидит в хронической форме.
В зоне риска пациенты в возрасте от сорока до пятидесяти лет. Статистика показывает, что заболевание молодеет и всё чаще наблюдаются случаи аутоиммунного тиреоидита у людей значительно моложе 40 лет, а также у детей. Больше всего этому заболеванию подвержены женщины.
Патогенез аутоиммунного тиреоидита
Иммунная система организма распознаёт различные белки, из которых, собственно и состоит любая клетка. Это происходит для того, чтобы иммунитет смог различать «свои» и «чужие клетки». При попадании в организм чужеродных клеток, иммунная система срабатывает, как щит, оберегая организм от вредоносных микроорганизмов.
Но иногда случается так, что иммунитет негативно реагирует на собственные клетки, отторгая их. Происходит это из-за выработки иммунной системой антител. При подозрении у больного диагноза аутоиммунный тиреоидит, назначаются лабораторные исследования крови на наличие этих антител.
Классификация тиреоидитов
Заболевания, которые включают в себя аутоиммунный тиреоидит, можно разделить на группы схожие по своей природе:
- Безболевой тиреоидит.
- Послеродовой тиреоидит.
- Цитокин-индуцированный тиреоидит.
- Хронический аутоиммунный тиреоидит (лимфоматозный или лимфоцинтарный тиреоидит).

Формы тиреоидита
Хронический аутоиммунный тиреоидит (ХАИТ), в зависимости от размера щитовидной железы, а также клинической картины, условно можно поделить на следующие формы:
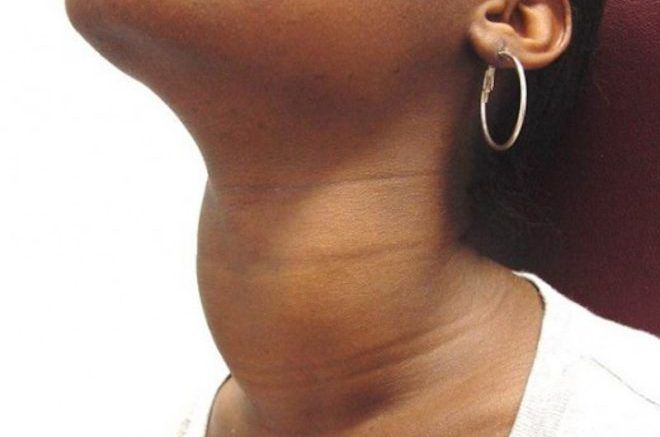
- Гипертрофическая (тиреоидит Хашимото). Этой форме тиреоидита свойственно увеличение щитовидной железы. Она может быть полностью увеличена или с образованием узлов. Иногда обе эти формы могут сочетаться. В большинстве случаев, при гипертрофической форме тиреоидита, функция щитовидной железы может оставаться в пределах нормы или немного снижаться. В редких случаях гипертрофическая форма этого заболевания в самом начале может сопровождаться тиреотоксикозом и/или гипотиреозом. Симптомы: слабость, затруднённое глотание, чувство давления в шее, увеличение размера шеи.
- Атрофическая. Орган не увеличивается и сопровождается гипотиреозом (снижением функции щитовидной железы). Чаще всего встречается у людей пожилого возраста. Иногда симптомы проявляются и у более молодых пациентов, которые могли быть подвержены радиоактивным излучениям.
- Латентная. Наиболее безопасная форма аутоиммунного тиреоидита. Обнаружить эту форму возможно только после сдачи анализов, так как протекает она бессимптомно.
- Фокальная (очаговая). Определяется только после биопсии одной из увеличенных долей щитовидной железы.
- Послеродовая. С этой патологией сталкиваются приблизительно 6% женщин.
Причины тиреоидита
Спровоцировать развитие аутоиммунного тиреоидита, который со временем приобретает хроническую форму, возможно на фоне неконтролируемого приёма йодсодержащих препаратов. Ещё один фактор, который запускает процесс возникновения в организме антител к клеткам собственной щитовидной железы – воздействие радиационных излучений.

В результате распада клеток щитовидной железы их частички вместе с гормонами попадают в кровь, способствуя выработке антител к тканям собственной щитовидки. Это циклический процесс.
Из причин, вызывающих тиреоидит, различают следующие:
- инфицирование;
- наследственный фактор;
- продолжительное лечение йодсодержащими и литийсодержащими лекарственными препаратами;
- лечение препаратами, в составе которых содержится интерферон (может вызывать аутоиммунные заболевания, в том числе и аутоиммунный тиреоидит);
- воздействие радиационных излучений;
- промышленные загрязнения и ядохимикаты, находящиеся в окружающей среде.
Наследственность патологии
ХАИТ – одно из наследственных заболеваний. Это неоднократно подтверждалось данными частых случаев проявления заболеваний среди ближайших родственников. Кроме того, нередко сопровождается и другими аутоиммунными заболеваниями:
- диффузный токсический зоб;
- аутоиммунная офтальмопатия;
- миастения;
- витилиго;

- аллопеция;
- коллагеноз;
- синдром Шегрена;
- сахарный диабет;
- лимфоидно-клеточный гипофизит.
Как правило, это заболевание не появляется само по себе. Спровоцировать наследственную форму аутоиммунного тиреоидита могут определённые заболевания. В основном это ОРВИ, хронический тонзиллит и аденоидит, а также кариес.
Симптомы тиреоидита
В большинстве случаев аутоиммунный тиреоидит в хронической форме протекает практически бессимптомно. Могут наблюдаться такие неприятные ощущения, как давление в области щитовидной железы или кома в горле. Иногда, больной может обнаружить у себя следующие симптомы:
- лёгкая слабость;
- несильная боль (при прощупывании щитовидки);
- суставные боли.
На фоне тиреоидита у пациента может развиться гипотиреоз, который проявляется такими симптомами:
- тремор;
- повышенная потливость;
- повышенная восприимчивость к холоду;
- аритмия;
- гипертония;
- запор;
- анемия;
- рассеянное внимание;
- ломкость волос и ногтей;
- нарушение половой функции;
- изменение массы тела, без изменений в рационе.
Если заболевание уже перетекло в узловую форму, то риск развития злокачественной опухоли резко возрастает. То же самое касается больных тиреотоксикозом. Такие пациенты требуют постоянного наблюдения специалиста.
К кому стоит обратиться?
При подозрениях у себя заболеваний щитовидной железы, необходима консультация врача-эндокринолога. Именно эндокринолог сможет провести первичное обследование пациента и назначить все необходимые диагнозы, исходя из жалоб и общего состояния больного.
Диагностика ХАИТа
До того как у больного не начал развиваться гипотиреоз, диагностировать аутоиммунный тиреоидит редко когда представляется возможным. Диагноз может подтвердить лечащий врач-эндокринолог, на основе лабораторных и аппаратных исследований, а также исходя из данных в анамнезе пациента.
Подтвердить диагноз аутоиммунный тиреоидит могут такие лабораторные исследования:
- Ультразвуковое исследование щитовидной железы. Поможет определить малейшие изменения структуры размера эндокринного органа в ту или иную сторону.
- Анализ крови. Для большей информативности потребуется сдать как общий анализ крови, так и на уровень ТТГ. Также нужны анализы крови на определение Т3 и Т4.
- Биопсия (тонкоигольная) щитовидной железы. Обязательна биопсия при подозрении на перерождение узлового новообразования. Выявляет увеличение лимфоцитов, а также другие клетки, развитие которых характерно для АИТ.
- Иммунограмма.
В общем анализе крови, при аутоиммунном тиреоидите, количество лейкоцитов понижено, а лимфоцитов, напротив, повышено. При гипертиреозе количество гормонов ЩЖ значительно понижается наряду с повышением гормона тиротропина.

Лечение аутоиммунного тиреодита
Пока что не существует специфической терапии АИТа. Лечить приходится, как правило, последствия. После выявления гипотиреоза у больного, назначается заместительная терапия. Эндокринолог может прописать пациенту лекарственные препараты с содержанием синтетических гормонов щитовидной железы. Самым популярным препаратом для лечения хронического аутоиммунного тиреоидита является L-тироксин.
Приём лекарственных средств, таких как L-тироксин начинают с небольших доз, так как передозировка может привести к ухудшению состояния больного. Повышать дозу препарата можно только с назначения лечащего врача. Обязательно необходим контроль гормонов щитовидной железы каждые полтора-два месяца.
При диагностировании у пациента гипертиреоза (избытка гормонов щитовидной железы), назначают бета-адреноблокаторы и тиреостатики, подавляющие гормональную деятельность, например:
- мерказолил;
- тиамазол.
Эти препараты быстро улучшают общее состояние больного и предупреждают развитие таких опасных последствий гипертиреоза, как, например, патологии сердца. При резком увеличении одной из долей щитовидной железы пациенту показано хирургическое вмешательство.
Глюкокортикоиды (например, преднизолон), назначают больным, у которых аутоиммунный тиреоидит протекает наряду с подострым тиреоидитом. Такие случаи чаще всего наблюдаются в осенне-зимний период.
Известны случаи, когда женщины, больные аутоиммунным тиреоидитом в стадии гипотериоза, во время беременности отмечали у себя ремиссию заболевания.
Чтобы снизить выработку антител эндокринолог назначит нестероидные противовоспалительные препараты:
- метиндол;
- индометацин;
- вольтарен.
При нарушениях функций щитовидной железы пациенту рекомендуется принимать препараты для повышения защитных функций организма, включая витаминные комплексы.
Прогноз на выздоровление
Так как само заболевание протекает довольно медленно, то есть время для того, чтобы диагностировать его и назначить соответствующее лечение. Терапию нужно начать как можно раньше.
Прогноз обычно положительный, при условии, если заболевание было обнаружено на ранней стадии. При соблюдении всех рекомендаций врача-эндокринолога, можно полностью вылечить заболевание и избежать рецидивов. Как правило, после выздоровления рецидивы не угрожают больному около пятнадцати лет.
Профилактические меры
Профилактика аутоиммунного тиреоидита, если ранее у пациента его не диагностировали, невозможна. Обусловлено это тем, что причины возникновения этого заболевания разные. Однако можно избежать повторных обострений тиреоидита, посредством соблюдения простых правил:
- вовремя проходить все необходимые исследования;
- систематически принимать назначенные врачом лекарственные препараты;
- принимать витаминные комплексы;
- соблюдать диету.

Даже если пациент генетически предрасположен к хроническому аутоиммунному тиреоидиту или уже страдает одной из его форм, это не исключает необходимость профилактики дефицита йода. Так как полное отсутствие профилактических мероприятий, купирующих симптомы йододефицита, может привести к тяжёлым последствиям.
Диета при аутоиммунном тиреоидите
Питание при хроническом аутоиммунном тиреоидите должно быть достаточно калорийным. Если суточная доза будет ниже 1200 ккал, состояние пациента начнёт ухудшаться. Дело в том, что при недоедании организм продуцирует гормоны в связанной форме и в меньшем количестве. Так начинается гипотиреоз.
Рекомендуется придерживаться принципов правильного питания. Промежутки между приёмами пищи не должны быть больше трёх часов.
Разрешённые продукты:
- фрукты (яблоко, банан, киви, мандарин, хурма);
- ягоды (виноград, вишня, смородина);
- овощи (морская капуста, белокочанная капуста, баклажан, кабачок, патиссон, цуккини, помидор, огурец, болгарский перец, картофель, свёкла, морковь, чеснок, лук, шпинат);
- каши (бурый рис, гречневая крупа, пшено);
- рыба (форель, лосось, треска, печень трески, сельдь, скумбрия);
- мясо (говядина, телятина, курица);
- яйца (преимущественно перепелиные);
- сухофрукты;
- орехи;
- травяные чаи.

Рекомендуется исключить:
- жирное, жаренное;
- копчённое;
- соления;
- маринады;
- острые специи и соусы;
- шлифованный рис;
- соя;
- просо;
- соления;
- пшеничная и кукурузная мука;
- выпечка;
- пакетированные соки;
- сладкие газированные напитки;
- алкогольные напитки.
Образ жизни при аутоиммунном тиреоидите
Аутоиммунный тиреоидит невозможно вылечить полностью, но это вовсе не означает, что больной обречён. Просто теперь пациент должен придерживаться определённого образа жизни, для поддержания хорошего самочувствия. Для исключения возможных рецидивов пациент с диагнозом аутоиммунный тиреоидит должен соблюдать следующие правила:
- Избегать стрессовых ситуаций. Постоянные переживания для больного аутоиммунным тиреоидитом способны усугубить состояние, вплоть до глубокой депрессии.
- Уменьшить физические нагрузки. Заболевание сопровождается суставными и мышечными болями, регулярное выполнение тяжёлых упражнений лишь усугубит симптомы, так что с упражнениями нужно быть аккуратнее. Посещать спортзал можно только с разрешения лечащего врача.

- Избегать длительного пребывания на солнце. Прямое воздействие ультрафиолетовых лучей негативно сказывается на состоянии даже здорового человека, тем более на пациенте с диагнозом тиреоидит. В морской воде также не стоит находиться более десяти минут.
- Контролировать заболевания носоглотки. Во избежание осложнений нельзя допускать воспалительных процессов носоглотки.
Хронический аутоиммунный тиреоидит сложное заболевание, требующее постоянного контроля врачом-эндокринологом. Вовремя диагностированное заболевание и грамотное лечение имеет положительный прогноз.
Пациенту с подозрениями на это заболевание необходимо понимать, что ни в коем случае нельзя заниматься самолечением, так как существует риск запустить болезнь, из-за чего лечение будет гораздо более длительным и окончательное его развитие спрогнозировать уже будет сложно. Адекватное лечение должен назначить только опытный специалист.