Причины и симптомы ХАИТа щитовидной железы
Дата публикации: 29.05.2017- Причины патологии
- Клиническая картина
- Классификация ХАИТа
- Фазы развития ХАИТа
- Диагностика ХАИТа
- Методы лечения
- Прогноз ХАИТа

Причины патологии
Что это такое — ХАИТ щитовидной железы, почему появляется эта болезнь? У здорового человека иммунная система вырабатывает антитела к вирусам и бактериям, но при функциональных сбоях развиваются аутоиммунные реакции. Точная причина этого процесса до конца не изучена, но было установлено, что существует наследственная предрасположенность. У людей, чьи близкие родственники страдали эндокринными заболеваниями, существует высокий риск развития хронического аутоиммунного тиреоидита.
Провоцирующие факторы ХАИТа щитовидной железы:
- простудные, вирусные инфекции;
- хронический тонзиллит, отит, гайморит;
- кариес;
- неблагоприятные экологические условия;
- сахарный диабет;
- длительный прием препаратов йода;
- проведение радиойодтерапии;
- сильное эмоциональное потрясение;
- радиационное облучение;
- хронические системные заболевания.
ХАИТ щитовидки диагностируется преимущественно у женщин 40–50 лет, мужчины болеют в 10 раз реже. Это связано с воздействием эстрогенов на организм представительниц слабого пола и с нарушением Х-хромосомы. Аутоиммунный тиреоидит составляет около 30% от всех болезней щитовидной железы.
Клиническая картина
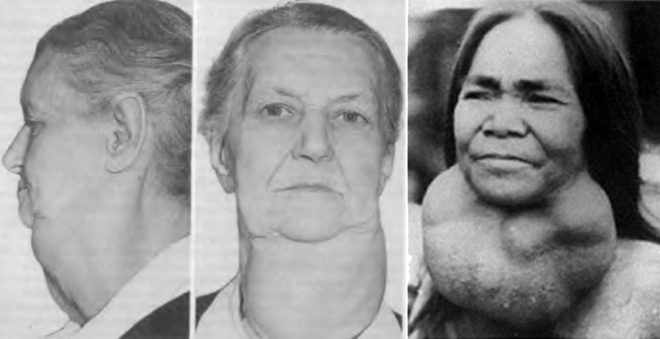
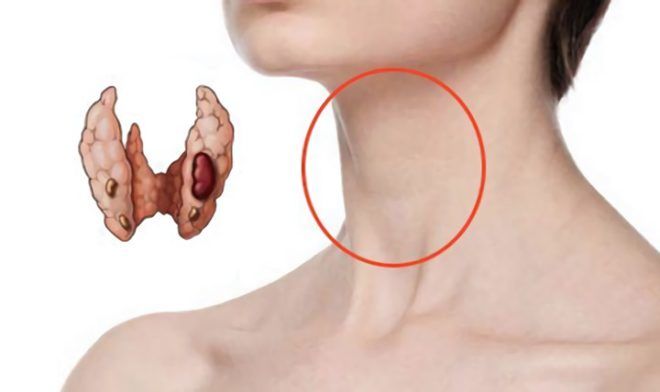
Хронический АИТ может длительное время протекать бессимптомно. По мере прогрессирования недуга, может увеличиваться объем щитовидки (зоб), при этом происходит сдавливание трахеи, пищевода, нервных окончаний и кровеносных сосудов. Пациент ощущает присутствие постороннего предмета в горле, ему трудно глотать, могут появляться боли в области шеи при резких движениях головой. Дискомфорт усиливается при пальпации. Больные тиреоидитом жалуются на общую слабость, быструю утомляемость, ломоту в мышцах и суставах.
На начальном этапе ХАИТа развивается тиреотоксикоз, характеризующийся повышением уровня тиреоидных гормонов. Это происходит при высвобождении резерва Т3 и Т4 из разрушенных фолликулярных клеток щитовидной железы.
Симптомы тиреотоксикоза при ХАИТе:
- плохой аппетит;
- тошнота, рвота;
- снижение массы тела;
- желтушность кожи;
- повышенное АД;
- усиленное потоотделение;
- выпучивание глазных яблок;
- отечность лица;
- тахикардия.
Тиреотоксикоз при ХАИТе имеет переходящий характер и впоследствии сменяется эутиреозным состоянием и гипотиреозом. Это происходит после гибели большого объема тканей щитовидной железы, процесс может длиться от 5 до 15 лет. Характерные симптомы нехватки Т3, Т4 усиливаются при воздействии неблагоприятных условий: стресса, переутомления, на фоне обострения других хронических заболеваний.

Симптомы гипотиреоза при ХАИТе щитовидной железы:
- тремор конечностей;
- низкое АД;
- раздражительность, склонность к депрессиям;
- интенсивное выпадение волос, ломкость ногтей;
- избыточный вес тела, который трудно сбросить;
- аритмия;
- нарушение толерантности к глюкозе;
- отечность лица.
Безболевой и цитокин-индуцированный тиреоидит сопровождается субклиническим тиреотоксикозом или гипотиреозом без выраженных симптомов недомогания.
Классификация ХАИТа
По клиническим признакам аутоиммунное заболевание щитовидной железы разделяют на следующие формы:
- Латентный ХАИТ имеет бессимптомное течение, щитовидка нормальных размеров или незначительно увеличена, ее функции не нарушены.
- Гипертрофическая форма ХАИТа сопровождается диффузным увеличением объема щитовидной железы или образованием узлов. Возможно, сочетание диффузного и узлового зоба. При гипертрофическом ХАИТе функция щитовидки обычно не нарушена, в редких случаях диагностируется тиреотоксикоз в начале заболевания, позже появляется легкая форма гипотиреоза.
- Атрофический ХАИТ не вызывает увеличения щитовидной железы. Клинически проявляется симптомами гипотиреоза. Такой тип недуга является самым тяжелым, встречается преимущественно у пациентов пожилого возраста или молодых людей после радиойодтерапии.
АИТ включает несколько заболеваний одинаковой этиологии:
- Безболезненный тиреоидит протекает латентно, причины его развития не изучены.
- Послеродовой тип тиреоидита развивается у женщин после рождения ребенка. Нарушение работы щитовидной железы провоцирует ослабление иммунной системы, вызванное гормональной перестройкой во время беременности. Особенно тяжело патология протекает при имеющейся наследственной предрасположенности. Заболевание в 70% случаев рецидивирует после проведенного лечения, а в 25% переходит в стойкий гипотиреоз.
- Лимфоматозный ХАИТ или зоб Хашимото развивается при разрушении клеток щитовидки Т-лимфоцитами с последующей деструкцией органа, стойким гипотиреозом.
- Цитокин-индуцированный АИТ диагностируется у больных, страдающих гепатитом С, заболеваниями крови. Тиреоидит возникает после приема интерферонов в ходе основной терапии.
Послеродовая, цитокин-индуцированная и безболезненная форма АИТа имеет схожие фазы прогрессирования. Сначала развивается тиреотоксикоз, который позже переходит в транзиторный гипотиреоз и завершается восстановлением функций щитовидной железы. Реже возникает стойкий гипотиреоз.
Фазы развития ХАИТа
Течение хронического тиреоидита можно разделить на несколько фаз, имеющих характерные признаки:
- Эутиреоидное состояние – это сохранение нормальной работы щитовидки, отсутствие симптомов недомогания.
- Субклиническая стадия ХАИТа характеризуется повышением выработки тиреотропного гормона гипофизом головного мозга. ТТГ стимулирует синтез Т3 и Т4, поэтому уровень тироксина остается в пределах нормы.
- При тиреотоксической фазе возникают симптомы тиреотоксикоза. В кровь попадает большое количество разрушенных фолликулов щитовидной железы, которые продолжают продуцировать гормоны. Иммунная система при этом начинает вырабатывать еще больше антител, усугубляя течение ХАИТа.
- Гипотиреодная фаза – это состояние, вызванное недостатком Т3 и Т4, функция щитовидки снижена, объем железистой ткани уменьшен. Эта стадия может длиться до 12 месяцев, после чего восстанавливается работа эндокринного органа. В некоторых случаях гипотиреоз сохраняется пожизненно.
ХАИТ может поочередно переходить из одной фазы в другую или проявляться исключительно симптомами тиреотоксикоза, гипотиреоза. Интенсивность клинических признаков зависит от возраста пациента и наличия сопутствующих заболеваний.
Диагностика ХАИТа
Больного осматривает эндокринолог, врач проводит пальпацию щитовидной железы, собирает анамнез. В ходе обследования может выявляться увеличение размеров, уплотнение органа, образование узлов, болезненность нижнего отдела шеи.
Лабораторные анализы на уровень тиреоидных гормонов позволяют определить фазу ХАИТа. При тиреотоксикозе Т3, Т4 будут значительно превышать норму, ТТГ сохраняется в предельных значениях. Гипотиреоидная стадия характеризуется низким уровнем тироксина, высоким или нормальным показателем тиреотропного гормона.
Исследование ИФА проводят для выявления антител к тиреопроксидазе, тиреоглобулину (АТ к ТПО, АТ к ТГ), коллоидным антигенам, клеткам щитовидной железы. В общем анализе крови обнаруживается высокий уровень лимфоцитов и снижение концентрации лейкоцитов.
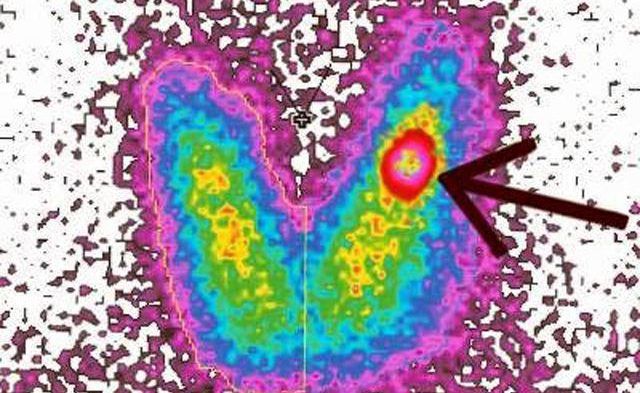
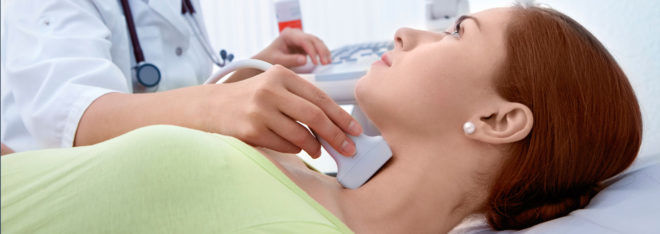
Для оценки размеров и состояния тканей щитовки проводят ультразвуковое исследование. При наличии уплотнений в железе показана тонкоигольная аспирационная биопсия для изучения содержимого узла, выявления раковых клеток. Диагноз ХАИТ подтверждается при обнаружении антител АТ к АТПО, симптомах гипотиреоза, гипоэхогенности тканей щитовидной железы.
Дифференциальную диагностику ХАИТа проводят с зобом Риделя, тиреоидитом де Кервена, узловым зобом и раком щитовидной железы.
Методы лечения
Терапию проводят в гипотиреоидную и тиреотоксическую фазу ХАИТа, так как в эутиреоидной и субклинической стадии не нарушается функционирование щитовидки, самочувствие человека не изменяется.
При повышенном уровне тиреоидных гормонов не назначают прием тиреостатиков, подавляющих чрезмерную секрецию Т3 и Т4, так как причиной состояния не является гиперфункция щитовидной железы. Гипотиреоз лечат аналогами тироксина (Левотироксин, L-тироксин). Заместительная гормональная терапия проводится под постоянным контролем уровня гормонов в крови. Дозировку препаратов подбирают с учетом возраста, массы тела, общего состояния человека, наличия патологий сердечно-сосудистой системы.

Чтобы снизить титр антител пациенты принимают иммунодепрессанты, адаптогены. Нестероидные противовоспалительные препараты (Диклофенак, Найз, Нурофен) уменьшают болевой синдром и снимают воспаление. В случае одновременного течения ХАИТа и подострого тиреоидита применяют глюкокортикоиды (Преднизолон, Дексаметазон). При нарушении работы других систем проводится симптоматическая терапия.
Если щитовидная железа стремительно разрастается, сдавливает окружающие ткани, имеет аномальное расположение, в ней обнаружены крупные узлы, то проводится оперативное лечение с частичным или полным удалением органа.
Прогноз ХАИТа
Хронический аутоиммунный тиреоидит щитовидной железы имеет прогрессирующее течение. При своевременном проведении поддерживающего лечения, коррекции гормонального фона, выполнении всех рекомендаций врача заболевание развивается медленно, удается добиться продолжительной ремиссии. Трудоспособность пациентов, страдающих ХАИТом субклинической стадии, сохраняется до 20 лет. Если больной не получает адекватной терапии развивается стойкий гипотиреоз, нарушается работа пищеварительной, сердечно-сосудистой системы, развивается сахарный диабет.