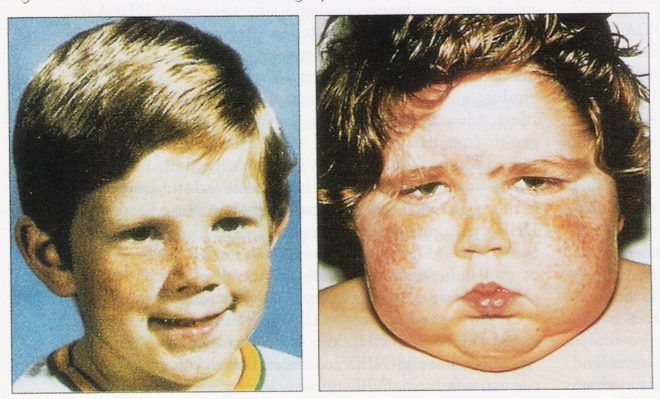
Причины возникновения гипоталамического синдрома у детей и меры борьбы с ним
Дата публикации: 12.05.2017- Характеристика синдрома
- Формы проявления заболевания
- Причины и факторы риска развития ГСПП
- Симптоматика гипоталамического нарушения у подростков
- Диагностика синдрома
- Лечение патологии гипоталамуса

Характеристика синдрома
Гипоталамус является основной управляющей структурой эндокринной системы. Он регулирует работу сердечно-сосудистой системы, координирует функции вегетативной нервной системы, обеспечивает терморегуляцию и постоянство внутренней среды организма, отвечает за ощущение голода, насыщения и половое поведение. Нарушение работы этой важнейшей железы, а также лимбико-ретикулярной системы и гипофиза ведёт к резкому ухудшению состояния здоровья и качества жизни пациента.
Вследствие нарушения работы гипоталамуса выработка гормонов, стимулирующих функцию гипофиза, резко повышается. Активное производство гормона роста провоцирует более быстрое развитие тела у пациентов с данной патологией. Нарушение продукции гонадолиберина сокращает или удлиняет срок полового созревания.
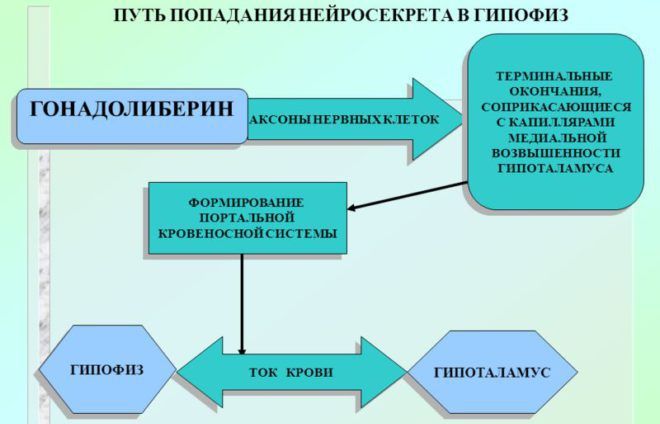
Нарушения настроения, характерные для некоторых форм гипоталамического синдрома, связаны с отклонениями от нормального уровня концентрации дофамина, серотонина и эндорфинов. Гиперпродукция инсулина и глюкокортикоидов обуславливает быстрый набор веса: избыток гормонов надпочечников и поджелудочной железы стимулирует превращение поступающих в организм углеводов в жирные кислоты и угнетает обратный процесс при физических нагрузках.
Вследствие ожирения и повышения продукции пролактина и адренокортикотропного гормона у мальчиков может наблюдаться набухание молочных желёз (гинекомастия), расширение таза и быстрый рост. У девушек на фоне такого гормонального состояния наблюдается быстрое развитие вторичных половых признаков и ожирение нижней части тела.
Гипоталамический синдром является одним из наиболее распространённых эндокринных нарушений у подростков, особенно мальчиков.
Чаще всего ГСПП проявляется на фоне или через некоторое время после гормональной перестройки в подростковом возрасте. Возраст пациентов обычно находится в промежутке между 10-ю и 18-ю годами. У девочек гипоталамический синдром развивается через 1-3 года после наступления менархе (первого менструального кровотечения).
Формы проявления заболевания
Гипоталамический синдром может проявляться различным сочетанием нарушений. В зависимости от симптомокомплекса, выделяют такие формы заболевания:
- Вегетососудистый гипоталамический синдром. Характеризуется нарушениями сердечного ритма, повышенным выделением слюны и ощущением жара.
- Нервно-мышечная форма гипоталамического синдрома. Отличается снижением физической (мышечной) работоспособности и утомляемостью.
- Гипоталамическая эпилепсия. Проявляется тревожностью без сопутствующих психических патологий, повышенным потоотделением и диареей.
- Форма гипоталамического синдрома, характеризующаяся нарушением суточных ритмов и сна.
- Психопатологический синдром. Характеризуется нарушениями настроения.
- Нейротрофический гипоталамический синдром. Определяется нарушениями клеточного питания кожи, костной и других тканей.
- Терморегуляционный гипоталамический синдром. Обычно проявляется повышением температуры тела и ознобом.
- Нейроэндокринный гипоталамический синдром. Нейроэндокринная форма патологии определяет нарушения всех видов обмена веществ в организме (углеводного, белкового, жирового и водно-солевого).
Наиболее часто у детей и подростков диагностируют вегетососудистую и терморегуляционную форму гипоталамического синдрома.

Заболевание также классифицируют по степени тяжести (лёгкая, средняя, тяжёлая формы) и течению (прогрессирующее, регрессирующее, стабильное, рецидивирующее). По отношению к причинам, спровоцировавшим эндокринное нарушение, выделяют первичную форму гипоталамического синдрома (на фоне нормального веса), вторичную (на фоне ожирения) и смешанную.
Причины и факторы риска развития ГСПП
Гипоталамический синдром пубертатного периода может быть первичным или вторичным состоянием. Развитие ГСПП как вторичного нарушения возможно при гиподинамическом ожирении. Снижение функциональности гипоталамуса происходит после нарушения выработки гормонов эндокринных желёз.
Развитие первичного юношеского гипоталамического синдрома более непредсказуемо: в этом случае нарушения могут наблюдаться у здорового подростка с нормальной массой тела. Диагностика осложняется тем, что установить влияющие факторы в каждом клиническом случае практически невозможно: гипоталамический синдром может проявиться значительно позже повреждения основной управляющей железы.
Факторами риска развития гипоталамического синдрома пубертатного периода считаются:
- конституциональная недостаточность области гипоталамуса;
- патологии ношения плода (токсикоз, плацентарная недостаточность, гестозы первых триместров беременности);
- влияние негативных факторов во время беременности матери пациента (отравления, обострения хронических заболеваний и острые инфекции);
- родовые травмы (асфиксия, травмы головы);
- осложнённые и преждевременные роды;
- нейротоксикоз в младенческом возрасте;
- перинатальная энцефалопатия (поражения мозга неизвестного происхождения, которые были зафиксированы с 28-ой недели гестации до 1-ой недели жизни);

- черепно-мозговые травмы и опухоли с прямым поражением и сдавливанием гипоталамуса;
- перенесённые нейроинфекции (включая менингоэнцефалиты, васкулиты и арахноидиты);
- нейроинтоксикации;
- аутоиммунные заболевания неэндокринной природы;
- некоторые хронические болезни (бронхиальная астма, язва двенадцатиперстной кишки и желудка, др.);
- нарушения работы щитовидной железы;
- стресс, хроническая усталость, эндогенная депрессия;
- употребление анаболических стероидов;
- вирусные и бактериальные заболевания (вирусы гриппа и стрептококки), проникновение малярийного плазмодия;
- плохая экология;
- наличие хронических воспалительных очагов в носоглотке и дыхательных путях;
- ранние беременности и аборты;
- бесконтрольное употребление оральных контрацептивов.
Наличие случаев ожирения, сахарного диабета, аутоиммунных эндокринных нарушений и гипертонической болезни в семье также повышает риск развития гипоталамического синдрома.
Симптоматика гипоталамического нарушения у подростков
Основным признаком гипоталамического синдрома у подростков и детей является ожирение, спровоцированное повышенной секрецией кортизола и инсулина. В большинстве клинических случаев он не локализуется в области живота или бёдер, а распределяется по всему телу.
У мальчиков чаще всего формируется фигура гиноидного типа (широкий таз, накопление жира в области бёдер и живота), грудные железы увеличиваются как за счёт накопления в них жировых клеток, так и за счёт гиперпролактинемии. Развитие половых органов при гипоталамическом синдроме не нарушается.
У девочек фиксируется гипертрихоз (избыточное оволосение) по мужскому типу, потемнение сосков и нарушение менструального цикла. Это обусловлено повышенной выработкой тестостерона и пониженной – прогестерона. На фоне избытка гонадотропинов возможно раннее проявление полового влечения.
Другие симптомы гипоталамического синдрома:
- головные боли и вегетососудистые нарушения;
- повышенная утомляемость;
- быстрый рост и развитие (подростки выглядят старше своего возраста);
- розовые растяжки на животе, бёдрах, ягодицах;
- постоянная жажда и большой суточный объём мочи;
- кожные проявления: бородавки, «жировики» (липомы), витилиго;
- нарушения пищевого поведения;
- панические атаки, сменяющиеся агрессией, депрессивное состояние;
- аллергии;
- потливость (сильно проявляется на руках);
- очень сухая кожа в местах соприкосновения с одеждой;
- субфебрилитет или гипертермия при отсутствии воспалительного процесса в организме, вечером зачастую температура тела снижается до нормы;
- нарушение трофики в конечностях (холодные синюшные пальцы, ломкие ногти);
- апатия, сонливость.

Гипоталамический синдром пубертатного периода может протекать не постоянно, а в форме симпатоадреналовых или вагоинсулярных приступов (кризов).
Первые характеризуются тахикардией, паникой, страхом смерти, гипертермией и повышением давления. Симпатоадреналовые кризы чаще всего предваряются характерными признаками – головной болью, покалываниями в области сердца, вялостью.
Вагоинсулярные приступы гипоталамического синдрома в основном проявляются нарушениями работы ЖКТ и ощущения температуры тела: пациент чувствует приливы жара, слабость, тошноту, нехватку кислорода и обильно выделяет жидкость в виде пота и мочи. Нередко состояние сопровождается диареей и уменьшением частоты сердечных сокращений.
Диагностика синдрома
Смешанная симптоматика гипоталамического синдрома пубертатного периода осложняет диагностику патологии. Основными критериями для постановки такого диагноза служат результаты нескольких специфических тестов при условии исключения патологий других эндокринных желёз.
Диагностические методы, применяемые при гипоталамическом синдроме:
| Исследование | Результаты при гипоталамическом синдроме |
| ЭЭГ | Патологические изменения, нарушения кровообращения в структурах мозга |
| Магнитно-резонансная томография мозга | Последствия травм, новообразования в гипоталамической области; повышенное внутричерепное давление |
| Термометрия (в 3-х точках) | Возможна изотермия (одинаковая температура в прямой кишке и подмышечных впадинах) – в норме первая на 0,5-1 0С выше второй; гипер- и гипотермия тела; термоинверсия (температура при ректальном измерении ниже, чем при замере в подмышечной впадине) |
| Проба мочи по Зимницкому | Нарушения диуреза (соотношения поступающей и выделяемой жидкости) |
| Сахарная кривая (с нагрузкой 100 г сахарозы и измерением раз в 30 мин.) | Возможно получение торпидной, гипогликемической, гипергликемической или двугорбовой кривой |
| Анализ крови на гормоны (в т.ч. определение концентрации кортизола и адренокортикотропного гормона в плазме крови несколько раз за сутки) | Изменение (обычно повышение) уровня гипофизарных гормонов (пролактина, кортизола, лютеинизирующий гормон, ФСГ, АКТГ и др.); отклонение от нормы концентраций тестостерона, эстрадиола, тиреоидных и кортикоидных гормонов |
Для исключения патологий других составляющих эндокринной системы выполняется УЗИ щитовидной железы и надпочечников (чаще всего при гипоталамическом синдроме наблюдается функциональная гиперплазия надпочечниковой коры).
Допплерография магистральных кровеносных сосудов, снабжающих ткани головного мозга, при диагностике нарушения у детей выполняется редко.
Лечение патологии гипоталамуса
Методика лечения гипоталамического синдрома зависит от причин его возникновения и зафиксированных нейроэндокринных нарушений. Терапия патологии состоит из нескольких этапов:
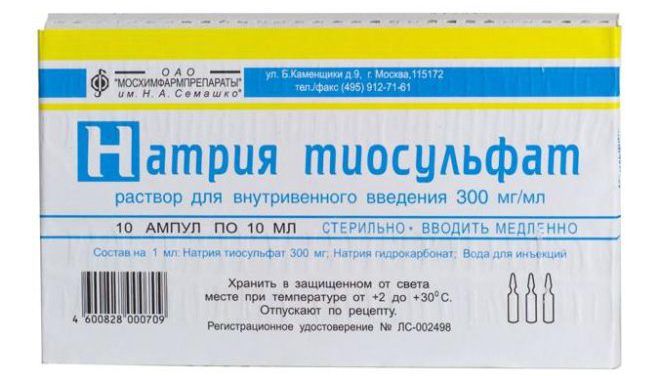
- Устранение основной причины гипоталамического синдрома: санация очагов воспаления, цереброспинальная пункция при травмах, терапия опухолей, детоксикация внутривенным введением физиологического раствора и натрия тиосульфата, др.
- Общеукрепляющая терапия: приём препаратов витаминов А, В, С и Е, кальция, а также средств, улучшающих кровообращение в мозгу (глицин, церебролизин, пирацетам).
- Противосудорожная терапия (грандаксин) и антидепрессанты (амитриптилин) для профилактики приступов гипоталамического синдрома.
- Заместительная терапия в случае пониженной выработки гормонов яичников и щитовидной железы синтетическими аналогами этих веществ (L-тироксином, эстрадиолом, прогестинами).
- Препараты для снижения выработки гормонов желёз при повышенной их концентрации в крови (для выведения тестостерона используется Верошпирон, для коррекции гипертиреоза – тиреостатики, при гипергликемии – сахароснижающие средства).
- Соблюдение специальной диеты (состав рациона зависит от характера нарушений обмена веществ и стадии ожирения).
- Оздоровительная гимнастика, физиопроцедуры.
Лечение гипоталамического синдрома невозможно без полноценного отдыха и соблюдения всех рекомендаций эндокринолога и невролога.
Как правило, у пациентов с гипоталамическим синдромом в анамнезе несколько снижается работоспособность и устойчивость к стрессу. При правильной коррекции и отсутствии перенапряжения и травмирующих факторов последствия заболевания полностью исчезают к 20-25 годам.
В сложных случаях больному с гипоталамическим синдромом присваивается 2-я или 3-я группа инвалидности.