Как проявляется гиперандрогения у женщин?
Дата публикации: 23.06.2017Проблема лечения этого заболевания стоит так остро не только по причине возникновения дефектов внешности женщин, но и из-за бесплодия. Именно поэтому каждой женщине необходимо иметь общие представления об этом заболевании: о его причинах, клинической картине, особенностях постановки диагноза, а также тактике лечения.
- Основы физиологии – половые гормоны
- Этиологические факторы заболевания
- Симптомы гиперандрогении
- Осложнения гиперандрогении
- Диагностика гиперандрогении
- Лечение
- Профилактика гиперандрогении

Основы физиологии – половые гормоны
Андрогены — гормоны мужской репродуктивной системы. Основным представителем этих секретов является тестостерон. Не многим известно, что в малом количестве эти гомоны присутствуют в организме женщины. Они синтезируются в клетках яичников, коре надпочечников и ПЖК. За выработку регламентированного количества андрогенов следит гипофиз с помощью выделения адренокортикотропного и лютеинизирующего гормонов.

Функции андрогенов значительны:
- эстрогены и кортикостероиды являются их производными;
- оказывают влияние на возникновение полового влечения у женщины;
- влияют на рост трубчатых костей во время полового созревания;
- благодаря их воздействию формируются вторичные половые признаки: оволосение по женскому типу, рост молочных желез и изменение голоса.
Нормальное функционирование и развитие организма может происходить лишь при достаточном содержании андрогенов в крови женщины. Однако их избыток является причиной множества косметических дефектов во внешности, развития метаболических нарушений, сбоев в менструальном цикле вплоть до нарушения фертильности (возможность женщины, находящейся в репродуктивном периоде, зачинать и вынашивать ребенка).
Андрогения у женщин также является характерным показателем нарушений гормонального фона.

Этиологические факторы заболевания
Избыток андрогенов у женщин является основной характеристикой вышеописанного синдрома, однако, существует три типа этого заболевания. Андрогения у женщин один из них. В зависимости от локализации патологического процесса гиперандрогения может быть яичниковой, надпочечниковой и смешанной. Она может иметь первичный или вторичный характер возникновения.
Причинами возникновения синдрома гиперандрогении являются:
- наследственная предрасположенность – у большинства женщин с синдромом гиперандрогении есть родственницы, которые страдали этим заболеванием;
- нарушение функций высших нервных центров: гипофиза и гипоталамуса. Именно эти отделы головного мозга влияют на работу яичников;
- врожденные аномалии коры надпочечников – угнетение выработки одного вида гормонов и увеличение синтеза других является привычным делом для таких врожденных дисфункций;
- продуцирующие опухоли яичников или надпочечников влияют на количественную выработку гормонов, в частности, андрогенов;

- поликистоз яичников — одна из самых частых причин, которая влияет на синтез мужских гормонов в организме женщины;
- адреногенитальный синдром — патология, при которой чрезмерное количество мужских гормонов вырабатывается надпочечниками;
- пролактинома — новообразование в области гипофиза, оказывающее влияние на выработку пролактина;
- болезнь Иценко-Кушинга — заболевание, характеризующееся чрезмерным синтезом гормонов корой надпочечников;
- гипертрофия яичников;
- повышение активности ферментов, влияющих на скорость выработки стероидных гормонов;
- несбалансированный и неконтролируемый прием оральных контрацептивов, анаболических стероидов и глюкокортикоидов;
- снижение выработки трийодтиронина и тетрацодтиронина по причине нарушения работы щитовидной железы;
- хроническое нарушение функционирования гепатоцитов.
Все вышеописанные причины представляют собой лишь приблизительный перечень факторов, влияющих на развитие заболевания.

Симптомы гиперандрогении
Симптомы гормональных нарушений всегда отличаются своей спецификой, спутать их с другим заболеванием очень сложно. Основными проявлениями клинической картины принято считать:
- гирсутизм — чрезмерное оволосение характерно для мужчин, однако, в этом случае оно отмечается у лиц женского пола. Усиленный рост волос по срединной линии живота, в области груди и на лице — типичные признаки. Параллельно с увеличением растительности возникают залысины на голове. Необходимо дифференцировать это проявление от гипертрихоза, причиной развития которого является не чрезмерная выработка андрогенов, а посторонние причины (к примеру, порфирии). А также свою роль играет расовая принадлежность пациентки: у лиц европеоидной расы растительность скудная в сравнении с эскимосками;
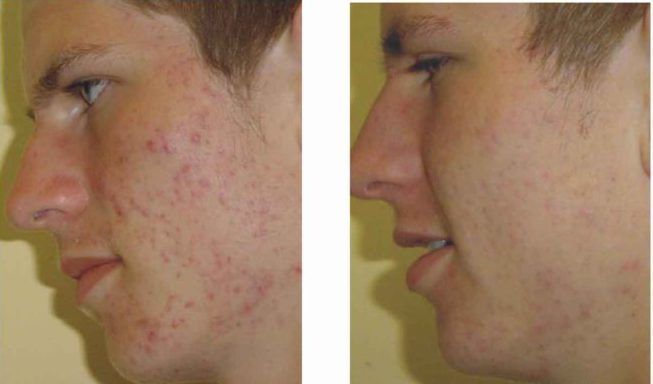
- акне и отшелушивание эпителия представляет собой косметический дефект, который зачастую является внешним проявлением более серьезных проблем, спрятанных внутри организма;
- нарушение менструального цикла, в частности, — опсоолигоменорея — слишком короткие или длинные промежутки между менструациями, аменорея — отсутствие менструация или бесплодие. Как правило, эти симптомы чаще всего встречаются при поликистозе яичников;
- прибавка в весе может наблюдаться при всех формах этой патологии (избыточный вес составляет 20% от величины нормы);
- уменьшение количества мышечной массы в области конечностей, брюшного пресса, остеопороз и атрофия кожных покровов — симптомы, характерные для синдрома Иценко-Кушинга;

- неравномерная продукция гормонов может стать основной причиной снижения иммунитета, опорной функции организма и возникновения различных инфекционных заболеваний;
- при патологии со стороны надпочечниковых желез может наблюдаться нарушение толерантности к глюкозе, однако, не исключается возможность развития этой патологии и при яичниковой форме гиперандрогении;
- чрезмерное развитие наружных половых органов, относящихся к промежуточному типу. Увеличение клитора, мочеполового синуса и заметное уменьшение щели между большими половыми губами можно выявить сразу же после рождения ребенка или в младенческом периоде. Как правило, это проявление является следствием врожденной патологии коры надпочечников;
- заболевания сердечно-сосудистой системы, а именно артериальная гипертензия, гипертрофия миокарда левого желудочка, ретинопатия;
- астенический синдром: постоянная усталость, сонливость, апатия или депрессия. Эти проявления связаны с нарушением синтеза глюкокортикоидов.
Возникновение вышеописанных проявлений является причиной для обращения в поликлинику и проведения дальнейшего обследования.
Осложнения гиперандрогении
Несвоевременное выявление заболевания или же неправильно назначенная терапия может сильно отразиться на состоянии организма. Одними из наиболее важных осложнений являются:
- если патология эндокринной системы врожденная, то появляются различные аномалии развития, наиболее распространенными являются аномалии развития репродуктивной системы.
- если гиперандрогения обусловлена опухолевым процессом, то метастазирование злокачественных новообразований можно отнести к наиболее опасным осложнениям. Как правило, такая клиническая картина характерна для опухолей надпочечников.
- при нарушении гормонального фона могут возникать другие заболевания органов и систем. К наиболее распространенным нарушениям относятся хроническая почечная недостаточность, заболевания щитовидной железы.
К сожалению, этот перечень не заканчивается, так как его можно продолжать еще на десятки позиций вниз. Однако именно этот факт должен сподвигнуть каждую пациентку вовремя обратиться к врачу для предотвращения этих осложнений. Лишь своевременная диагностика и индивидуальное назначение терапии сможет гарантировать положительную динамику заболевания.
Диагностика гиперандрогении
Для проведения диагностики этого заболевания необходимо собрать все необходимые анамнестические показатели, провести физикальный осмотр и параллельно определить уровень полового развития пациентки, регулярность менструаций, характер оволосения, наличие дерматопатии.
Проведение лабораторных исследований направлено на определения уровнять свободного тестостерона, ДГТ, ДЭА-С, и глобулина, связывающего половые гормоны. После определения концентрации андрогенов необходимо уточнить характер их избытка: надпочечниковый или яичниковый. Дифференцировать две эти патологии помогут клинические анализы:
- для надпочечниковой (адреналовой) гиперандрогении характерно увеличение количества ДГЭА-С;
- для яичникового вида синдрома характерно увеличение содержания тестостерона в крови и АСД.
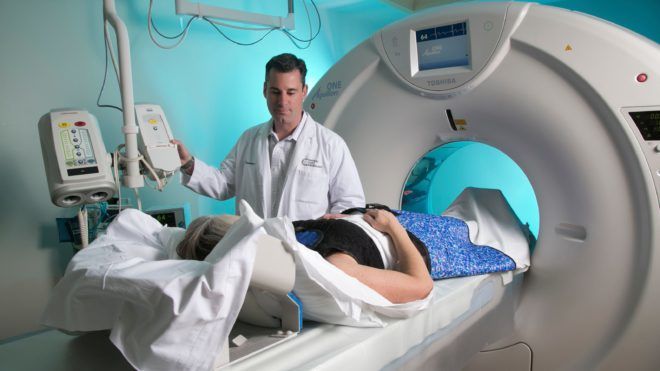
При чрезмерном увеличении этих показателей у женщины обязательно нужно проводить дифференциальную диагностику с опухолевыми заболеваниями. Проведение КТ или МРТ поможет подтвердить или опровергнуть это предположение. А также в качестве дополнительного метода может применяться ультразвуковая диагностика. Этот метод подходит для выявления поликистозных деформаций яичников.
Лечение
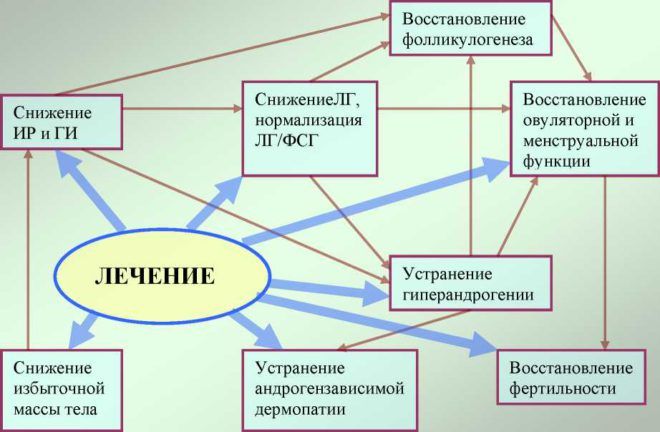
Основной особенностью лечения гиперандрогении является длительность курса. Назначенная терапия нуждается в обязательном дифференцированном подходе к тактике ведения пациентки. Как правило, средством для проведения корректировки гиперандрогении используются эстроген-гестагенные оральные контрацептивы, обладающие антиандрогенным действием.
Препараты этой группы направлены на снижение продукции гонадотропинов и скорость овуляции, торможение синтеза овариальных секретов, увеличение количества глобулинов, связывающих половые гормоны.
А также синдром гиперандрогении купируется с помощью кортикостероидов. Их применение также оправдано для подготовки женщины к будущему зачатию, периоду гестации при появлении этого заболевания. В случае высокой активности ферментов курс терапии может продлиться год и более.
Лечение гиперандрогении у женщин также заключается и в лечении внешних проявлений заболевания. К примеру, для устранения дерматопатии зачастую используется периферическая блокада андрогенных рецепторов. Параллельно с ней применяется терапия для устранения сопутствующих заболеваний эндокринной системы.
При возникновении ожирения применяются меры для снижения массы тела, а именно диета с низким содержанием углеводов и умеренные физические нагрузки. Все корректировки назначенного лечения должны осуществляться лишь лечащим врачом после проведения лабораторных и клинических исследований.

Профилактика гиперандрогении
Это заболевание не имеет каких-либо специфических мер профилактики. Однако к основным пунктам, направленным на поддержание равновесия и здоровья организма, можно отнести правильный образ жизни, отказ от вредных привычек, сбалансированное питание и систематические занятия спортом.
Каждая женщина должна знать и помнить, что чрезмерное снижение веса тела может привести к нарушению гормонального фона и поспособствовать развитию не только синдрома гиперандрогении, но и другим заболеванием эндокринной системы. Занятия спортом также должны быть умеренными, ведь профессиональный спорт достаточно часто подтолкнуть женщин на употребление стероидов, приводящих к различным проблемам со здоровьем.
Главное — помнить, что зачастую ваше здоровье в ваших же руках и именно соблюдение рекомендаций врача сможет решить все проблемы. Гипоандрогения — сложное заболевание, требующее всестороннего лечения.