Как вылечить болезнь Вильсона – Коновалова?
Дата публикации: 02.06.2017- Основные сведения
- Формы заболевания
- Дрожательно-ригидная форма
- Абдоминальная (она же брюшная) форма
- Ригидно-аритмогиперкинетическая форма
- Экстрапирамидно-корковая форма
- Клинические симптомы
- Диагностика заболевания
- Лечение болезни
- Последствия и осложнения
Основные сведения
Гепатоцеребральной дистрофией (болезнью Вильсона – Коновалова) называется редкое генетическое заболевание, обусловленное расстройством обменных процессов меди в человеческом организме. Результатом этого является избыточное отложение этого металла в головном мозге, печени, почках и роговице глаз. Отравляющее действие меди оказывает влияние и на центральную нервную систему.
Ген, обуславливающий развитие болезни Вильсона – Коновалова, локализован на 13 хромосоме. Он кодирует структуру белка, отвечающего за транспортировку меди. Если оба родителя имеют мутировавший участок хромосомы 13, то существует вероятность, что болезнь проявится у их ребёнка. Человек, получивший один мутантный ген, является всего лишь носителем заболевания.
Медицинская статистика твердит, что анализируемая болезнь возникает у людей, проживающих в регионах, где приветствуются близкородственные браки. Заболевание обнаруживается у лиц мужского пола в 4 раза чаще, чем у женского. Первые ее проявления развиваются в молодом возрасте. Болезнь наблюдается и среди пожилых людей, но при этом у них страдает исключительно печень, поражение других органов не отмечается.
Формы заболевания
Гепатолентикулярная дегенерация (болезнь Вильсона) классифицируется современными врачами на 5 разновидностей в соответствии с клиническими признаками, и преимущественным поражением конкретного органа.
Дрожательно-ригидная форма
Является самой распространенной формой течения болезни. Начинается в юности, имеет вялотекущее развитие. Проявляется повышенной температурой (в пределах 37,5°C), одновременным дрожанием мышц и их интенсивным сокращением, поражением печени.
Дрожательная форма наблюдается в молодом возрасте (20–30 лет), для нее характерно продолжительное прогрессирование. Выражается дрожанием конечностей, угнетением речевой функции, изменением психического состояния, а также наблюдаются эпилептические припадки.
Абдоминальная (она же брюшная) форма
Для рассматриваемой формы болезни характерно бессимптомное продолжительное течение, поэтому ее также называют латентной. Развитие этого вида заболевания отмечается обычно у детей в возрасте от 6 до 14 лет. Зачастую абдоминальная разновидность болезни проявляется такими симптомами:
- боль в брюшной полости;
- диарея;
- тошнота;
- рвотные позывы;
- отсутствие аппетита.
Довольно часто подобное состояние сопровождается нормальной работоспособностью печени, вследствие чего болезнь упускается из виду и ошибочно исключается. Опасность болезни Вильсона заключается в том, что ребенку грозит летальный исход до появления его симптоматики.
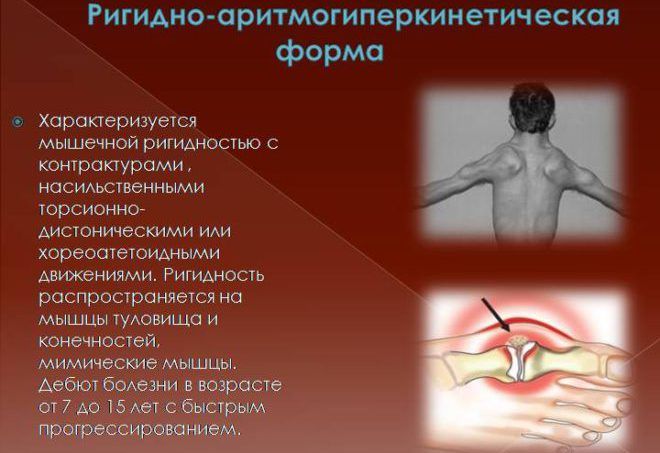
Ригидно-аритмогиперкинетическая форма
Второе название этой формы – ранняя. Болезнь протекает довольно быстро, зачастую наблюдается у детей и подростков. Она стремительно поражает нервную и мышечно-связочную системы, также вызывает расстройство ритма сердечных сокращений. Продолжительность заболевания составляет около 3 лет, и завершается смертельным исходом.
Экстрапирамидно-корковая форма
Редкая разновидность болезни, что приводит к полному параличу конечностей и слабоумию. Через 6–8 лет заканчивается летальным исходом.
Клинические симптомы
Характерная для болезни Вильсона – Коновалова симптоматика зависит от локализации медных отложений. Первой токсическому воздействию меди подвергается печень. Повышение концентрации этого металла в печени более чем в 30 раз не сопровождается какими-либо симптомами, поэтому раньше 6 лет признаки заболевания не фиксируются. Но к 15 годам у большинства пациентов присутствует симптоматика рассматриваемой болезни. Развитие аномального состояния зависит от индивидуальных особенностей человеческого организма.
Признаки поражения печени:
- пожелтение эпидермиса и слизистых, включая склеры глаз;
- увеличение печени в размерах, возникновение болевых ощущений в правом подреберье;
- самоотравление организма вследствие расстройства дезинтоксикационной функции печени;
- повышение температурных показателей до 39°C, в отдельных случаях болезнь сопровождается субфебрильной температурой (37,5°C).
Когда поражается центральная нервная система, возникают нижеприведенные симптомы:
- патологические внезапные неконтролируемые движения в различных группах мышц;
- судорожный синдром;
- утрата способности к произвольным движениям (паралич);
- расстройство координации движения и смазанность речи;
- приступы депрессивного настроения и агрессивное поведение;
- нарушение глотательной функции;
- проблемы со сном;
- ухудшение памяти.
Для поражения внутренних органов свойственны подобные признаки болезни:
- дисфункция гормонального фона, вследствие чего снижается либидо, формируется бесплодие;
- нарушение работоспособности почек;
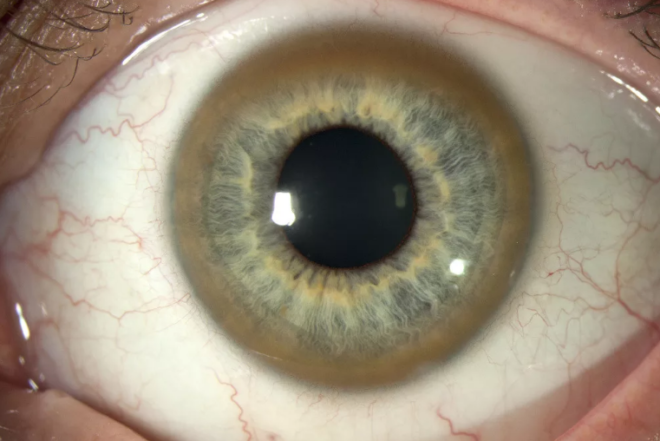
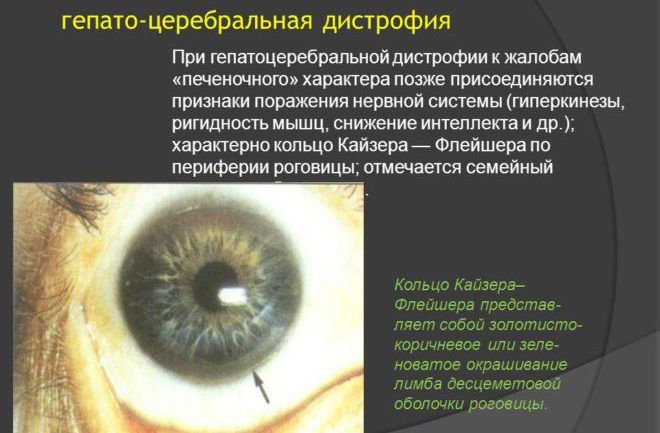
- образование кольца Кайзера-Флейшера (накопление меди по окружности роговицы) – типичного симптома для болезни Вильсона – Коновалова. Фото роговичной оболочки будет достаточно, чтобы распознать патологию;
- заболевания крови;
- патология костной системы;
- частичное или полное пожелтение глазного хрусталика (медная катаракта);
- ухудшение состояния кожного покрова (пигментация, шелушение, сухость, сосудистые звездочки).
Стоит отметить, что синдрома Вильсона – Коновалова в особо запущенной форме имеет сходное течение с болезнью Паркинсона.
Диагностика заболевания
Диагностический анализ, включающий оценку клинических признаков, лабораторные исследования, визуальный и пальпаторный осмотр печени, проводится квалифицированным медицинским специалистом. Он осматривает глаза на предмет обнаружения типичного кольца по периферии роговицы. Врач уточняет у пациента о наличии у него генетической предрасположенности к болезни Вильсона – Коновалова. Диагностику заболевания проводят, используя такие методы:
- Определение концентрации меди в крови. У больных содержание этого вещества превышает 1500 мг/л.
- Анализ мочи на наличие в ней меди.
- Установление концентрации белка-переносчика меди в крови.
- Использование ДНК-маркеров. Эта методика позволяет поставить наиболее точный диагноз.
С помощью биохимического и общего анализа крови и мочи невозможно подтвердить диагноз «болезнь Вильсона – Коновалова». Однако они способны отразить нарушение работоспособности печени или почек, как следствие анализируемой болезни. А также исследование позволяет выявить, какие органы первыми пострадали от заболевания.

Кроме лабораторных анализов, проводятся инструментальные методики диагностики:
- электрокардиограмма;
- ультразвуковое исследование и биопсия печени;
- компьютерная томография головного мозга и брюшной полости;
- обследование глазного яблока с помощью щелевой лампы.
Лечение болезни
Так как болезнь Вильсона носит наследственный характер, полностью излечиться от нее невозможно. Лечение врожденной аномалии подразумевает пожизненный прием препаратов, дозировку и выбор которых контролирует врач на основе результатов анализов. Основная терапия рассматриваемого заболевания заключается в выведении из организма избыточного количества меди, с целью предотвращения ее токсического воздействия. Для этого могут использовать нижеперечисленные лекарственные средства:
- цинкосодержащие препараты, замедляющие проникновение токсических веществ в организм;
- хелаты, нейтрализующие и снижающие концентрацию меди;
- блокаторы предупреждают попадание меди из пищеварительного тракта.
Чтобы устранить негативную симптоматику болезни предписываются противовоспалительные препараты, иммуносупрессоры, витамины группы B, антидепрессанты, желчегонные средства и транквилизаторы. Это далеко не полный список средств, используемых в терапии болезни Вильсона – Коновалова. Чем позже заболевание было обнаружено, тем большее количество лекарственных средств должен принимать больной. Пациенту с болезнью Вильсона – Коновалова лечиться средствами народной медицины и лекарственными травами категорически запрещается.

Важная часть терапии болезни Вильсона – пожизненная диета, полностью исключающая из ежедневного рациона продукты богатые медью, например, шоколад, бобы и орехи. А также рекомендуется употреблять исключительно дистиллированную воду. Необходимо полностью отказаться от приема алкоголя и большого количества соли. Если грамотно лечить это заболевание, то пациент в скором времени сможет вернуться к повседневному образу жизни.
Оперативное вмешательство показано в случаях необходимости устранить симптоматику или осложнения, возникшие по мере прогрессирования болезни. Например, проведение внутрипеченочного шунтирования, пересадка печени.
Последствия и осложнения
Болезнь Вильсона – опасная патология, которая имеет множество различных проявлений, а также вызывает тяжелые нарушения деятельности внутренних органов. В отсутствие должного лечения рассматриваемая аномалия приводит к смертельному исходу.
Длительный избыток меди и ее отложение во внутренних органах непременно приведет к серьезным необратимым последствиям:
- заболевания печени (цирроз, печеночная недостаточность, кистообразование, рак);
- расстройство пищеварительной функции (гастрит, язва, колит);
- заболевания репродуктивной системы (бесплодие, импотенция);
- воспаление желчного пузыря, камнеобразование;
- асцит;
- проблемы с кровеносными сосудами (варикоз, тромбоз);
- нервно-психический синдром.
Определенных профилактических мер, нацеленных против развития болезни Вильсона, нет. Это объясняется врожденной причиной аномалии, зарождается в утробе и передается на генетическом уровне. Профилактика может быть нацелена на предупреждение возникновения всевозможных осложнений заболевания.









