Основные признаки диабетической стопы и сложность ее лечения
Дата публикации: 16.10.2017- Определение заболевания
- Виды заболевания
- Причины болезни
- Признаки синдрома
- Как диагностируется заболевание?
- Профилактические меры
- Способы лечения
- Методы лечения осложнений патологии
- Как ухаживать за ногами при диабете?
- Лечение народными средствами
Определение заболевания
Синдром диабетической стопы (СДС) возникает на фоне повышенного сахара в крови, который разъедает стенки сосудов в организме и поражает нервные окончания. Нервы гибнут оттого, что кровоток снижается. Изобилие глюкозы нарушает питание нервных окончаний за счет поражения сосудов и накопления токсических веществ. В итоге нерв уничтожается. Человек перестает чувствовать внешние поражения кожи, а на стопе они наиболее очевидны. Защитный механизм в виде боли исчезает.

Трещины и раны, образовывающиеся на ступнях в основном у диабетиков, не проходят. Там появляется благоприятная среда для развития инфекций, которые въедаются в кожные покровы и формируют ранки и язвочки, со временем только усугубляющиеся, если не принимать меры по их устранению. Посмотреть, как выглядит заболевание можно по фото диабетической стопы. Это огромные раны, совершенно не беспокоящие человека больного сахарным диабетом. Тем и опасен СДС.
Виды заболевания
Согласно коду МБК 10 диабетической стопой считается состояние, характерное для пациентов с диагнозом сахарный диабет. СДС может быть 3-х видов:
- нейропатическая диабетическая стопа, когда поражается нервная система и чувствительность заметно снижается;
- ишемическая – следствие развития атеросклероза в сосудах ног и нарушения нормального тока крови;
- нейроишемическая, характеризующаяся отмиранием нервных окончаний на фоне атеросклеротического поражения сосудов нижних конечностей.
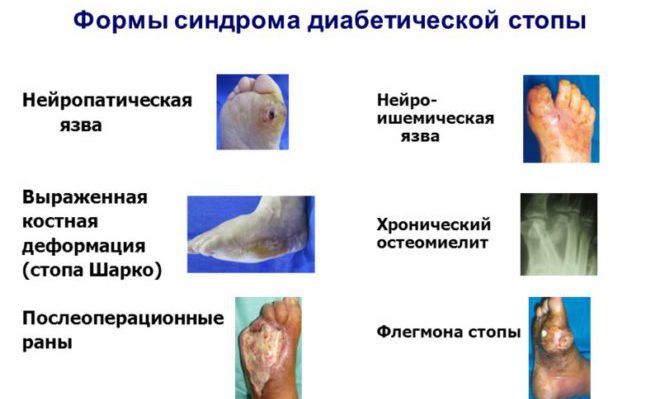
По стандарту диабетическая стопа начинает себя проявлять и как проблема с передачей нервных импульсов, и как сосудистая ишемия. То есть у болезни чаще всего нейроишемический характер.
Причины болезни
Международная классификация заболеваний выделяет следующие причины СДС:
- Диабетическая дистальная нейропатия, проявляющаяся отсутствием чувствительности кожного покрова стоп у людей с высоким уровнем глюкозы в крови. Это говорит о том, что происходящие изъязвления верхних покровов ног не приносят болеющему человеку дискомфорт, он не замечает, как они постепенно развиваются и усугубляются. Причиной внушительных язв на ногах становится: неудобная обувь, которая натирает мозоли, микротрещины, вызванные пересыханием кожи, травмы и удары.
- Из-за нарушений проходимости нервных импульсов в ступнях у людей, страдающих сахарным диабетом, возникает диабетическая стопа.
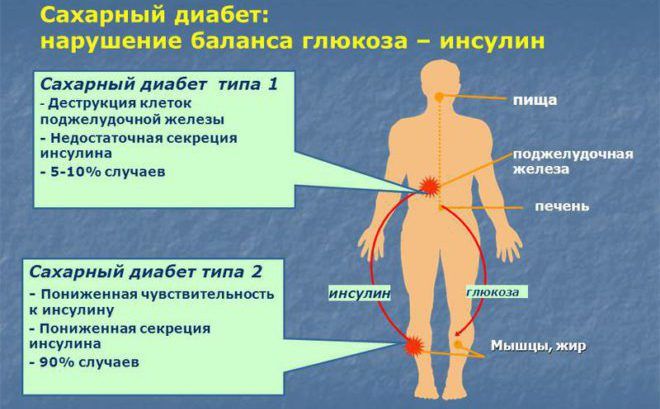
- Диабетическая макроангиопатия указывает на нарушение кровотока. Плохое насыщение кровью органов всего тела не обеспечивает достаточного питания кожи на ногах, поэтому она становится особенно уязвимой к повреждениям, которые заживают медленно. Происходит это на фоне недостаточной выработки инсулина у диабетиков. Этот гормон отвечает за распределение глюкозы в клетках организма человека. Если его не хватает, то сахар остается в кровотоке в избытке.
- Моторная нейропатия расшифровывается как деформация стоп. Наросты на ногах подвержены травмированию. Как раз там и зарождаются сначала мелкие ушибы, а затем и большие раны.
- Сухость кожи ног ведет к истончению покровов, поэтому образуются микротравмы на стопах, которые со временем преобразуются в глубокие раны.

Признаки синдрома
Судить о начальной стадии синдрома диабетической стопы можно при наличии следующих проблем с ногами:
- отсутствие чувствительности вибрационной, температурной, болевой, тактильной;
- слишком холодные или горячие ноги;
- отечность ног;
- утомляемость нижних конечностей;
- болезненные ощущения в голенях;
- покалывание, зябкость, неприятные ощущения на стопах;
- изменение цвета стоп, формы ногтей на пальцах ног, появление синяков под ногтями;
- длительное заживление повреждений кожных покровов на стопе, возможные нагноения;
- грибок на стопах с проявлением покраснения, жжения, отшелушивания кожи;
- мозоли между фалангами пальцев на ноге;
- формирование язв на ногах;
- потрескавшиеся пятки.

Боли в ногах, их распухание, повышение температуры тела – все это явные симптомы диабетической стопы и лечение потребуется медикаментозное, которое должен назначить доктор. Несвоевременное обращение к врачу может обернуться неприятными последствиями.
Как диагностируется заболевание?
Диабетическая стопа у пациента выявляется эндокринологом, общим и сосудистым хирургом, невропатологом. В группе риска состоят:
- болеющие сахарным диабетом более 10 лет;
- люди, у которых колеблется уровень глюкозы;
- курильщики и страдающие алкогольной зависимостью;
- перенесшие инсульт и инфаркт пациенты;
- люди с ожирением;
- страдающие тромбозом.
При первых признаках диабетической стопы больному следует незамедлительно обратиться к вышеперечисленным специалистам, для дальнейшего квалифицированного лечения. В ходе диагностирования характера заболевания лечащему доктору необходимы будут общие клинические исследования пациента с диабетом и оценка кровотока его нижних конечностей.
Доктор, в свою очередь, осматривает ноги больного визуально, а для получения более правдоподобной картины по наличию микротрещин направляет пациента на рентген ступней. Чтобы определить характер возможного СДС, невропатологом проверяется чувствительность к вибрации, температуре, прикосновениям, а также коленные рефлексы больного. Содержимое имеющихся ран на ступнях медики берут на бактериологический анализ.
Профилактические меры
Синдром диабетической стопы предупреждается выявлением сахарного диабета и своевременным его лечением. Когда человек узнает о том, что у него в крови уровень глюкозы превышает нормальные показатели, ему нужно:
- придерживаться особой диеты, в состав которой должны входить продукты с невысоким гликемическим индексом;
- делать физические упражнения и больше гулять на свежем воздухе;
- отказаться от вредных привычек и соблюдать режим дня;
- контролировать уровень сахара в крови с помощью домашнего измерителя, или сдавая кровь в больнице;
- подбирать только удобную обувь, которая не создавала бы дискомфорт стопе;
- осторожно стричь ногти на пальцах ног, избегая возможных травм;
- регулярно с помощью зеркала осматривать свои стопы на наличие ранок, чтобы не пропустить тяжелого поражения стопы.

Способы лечения
Диабетическая стопа требует комплексного лечения. При наличии трофических язв на стопе при хорошем кровотоке необходимо выполнять мероприятия, которые непременно помогут избежать крайних мер лечения.
- Появившиеся язвы хорошо обрабатывать лекарственным раствором. Нельзя использовать спиртовые настойки, они нанесут еще больший вред. Подойдет физраствор или мягкий антисептик.
- Не стоит нагружать ноги. При избыточном давлении на конечности их следует разгрузить. Эффективное лечение диабетической стопы чаще всего предполагает постельный режим на время выполнения лекарственных процедур.
- Следует принимать антибиотики по назначению врача для устранения развития инфекции.
- Необходимо придерживаться всех известных правил по снижению сахара в крови. При его повышении язвы будут только увеличиваться. Поэтому необходим прием правильно подобранных сахароснижающих препаратов, доз инсулина, с помощью которых контролируется диабет, снижается риск возникновения осложнений до минимума.
- В обязательном порядке нужно будет отказаться от курения, которое способствует развитию атеросклероза и снижает все шансы на сохранение конечности. Алкоголь еще больше повышает уровень содержания глюкозы в крови, поэтому от него тоже следует отказаться больному.
- Необходимо лечить остальные болезни, которые мешают заживлению ран на стопе. При сахарном диабете остальные недуги приобретают длительный характер и еще более усугубляются. Их течение в организме, больном сахарным диабетом, не дает зажить образовавшимся ранкам на ногах. Анемия, хронической почечная недостаточность, болезни печени, злокачественные опухоли, гормональные проблемы, депрессивные состояния требуют незамедлительного лечения, иначе СДС будет только прогрессировать.
Методы лечения осложнений патологии
Когда возникают трофические язвы при нарушении кровотока, нейроишемическое протекание диабетической стопы нужно лечить такими же методами. Потребуются еще препараты, восстанавливающие наполнение сосудов кровью.
Глубокие трофические язвы с отмершими тканями нужно вылечивать хирургическими методами. Возможно очищение и дренирование язв на ногах, изъятие ненужных костных образований, замена поврежденных участков кожи искусственным материалом.
Если после подобных операций положительная динамика не появляется, то доктор принимает решение ампутировать стопу. Это крайняя мера, когда болезнь прогрессирует, а в ответе на вопрос как лечить диабетическую стопу уже нет рациональности. Нужно применять кардинальные меры, чтобы не произошло заражение крови.
Как ухаживать за ногами при диабете?
Зная о повышенном сахаре, нужно не пренебрегать элементарными правилами ухода за своими ногами, так как это самое уязвимое место при подобном заболевании. Следует взять за привычку ежедневный уход за стопами диабетикам. Нужно знать, что:
- при обжигании стопы, ее порезе следует незамедлительно обратиться к врачу;
- ежедневный осмотр стоп позволит своевременно выявить вновь образовавшуюся язву;
- мыть ноги и хорошо их просушивать – обязательная ежедневная процедура;
- исчезновение чувствительности в ногах требует повышенного контроля за температурой воды, чтобы не обжечь их горячей и не получить переохлаждение ног от ледяной воды;
- при подстригании ногтей на пальцах ног желательно делать прямой срез, чтобы ножницами не задеть кожу вокруг;
- не стоит заниматься самолечением при наличии мозолей, натоптышей и трещин, так как можно изрядно навредить себе;
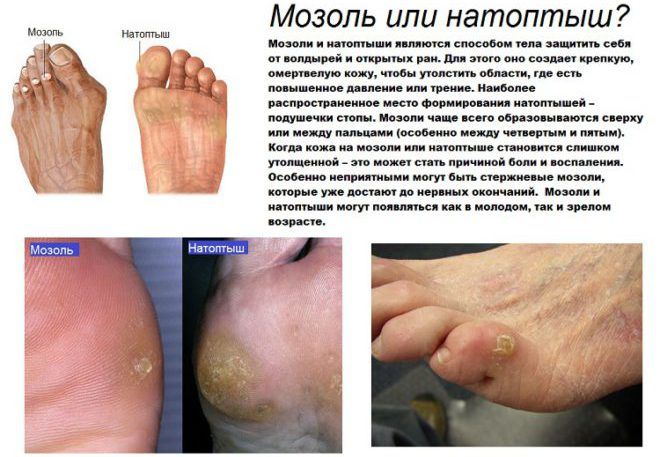
- не следует запускать грибковые заболевания на ногах, от них следует сразу же избавляться;
- осмотр надеваемой обуви обязателен каждый раз прежде, чем куда-то выйти – в ней не должно быть камушков и иных травмоопасных предметов;
- носки и чулки следует менять каждый день, они должны быть только из натуральных тканей;
- босиком ходить не нужно нигде – ни на пляже, ни в лесу, ни по дому, чтобы случайно не повредить кожу на стопе;
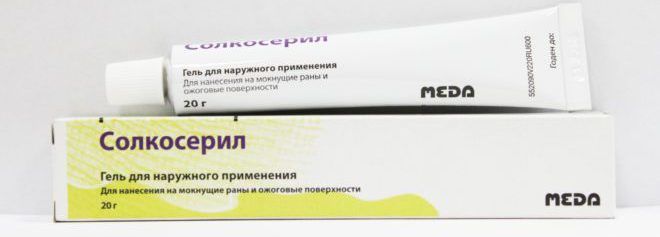
- для заживления ран стоит использовать гель Солкосерил, мазь Ируксол, Актовегин, создающие защитную пленку на стопе и защищающие ее от проникновения вредоносных бактерий;
- не следует пользоваться размягчающим пластырем, не пропускающим кислород, так как под ним ранка на стопе еще больше будет расти;
- сухие стопы нужно обрабатывать детским или облепиховым кремом, но между пальцев его наносить нельзя;
- следует применять кремы Бальзамед, Аллпресан, содержащие в себе полезную при сахарном диабете мочевину, ускоряющую заживление ран. Они предупреждают шелушение, устраняют сухость кожи, снижают боль и приостанавливают появление трещин на пятках и мозолях. Бальзамед, кроме мочевины, содержит также витамины и растительные масла, полезные для больной стопы.
Лечение народными средствами
Зачастую осуществляется лечение диабетической стопы в домашних условиях, если заболевание не находится в запущенной форме, и еще нет предпосылок к ампутации. Действие народных средств направлено на снижение уровня сахара в крови, ее разжижение и обеззараживание.
Ягоды черники снижают уровень глюкозы, налаживают обмен веществ. Если съедать 400 гр. ягод в день, то активнее будет происходить ранозаживление, нервные окончания станут чувствительнее. Эффективен чай, заваренный из листьев растения.

Листья репейника способствуют заживлению ран. Их нужно прикладывать к пораженной язвами чистой стопе. С зимнее время можно воспользоваться сухой смесью травы.
Вылечить заболевание, если диагностируется только начальная стадия, поможет масло гвоздики. Его можно приобрести в аптеке.
Обычный кефир также заживляет раны на диабетической стопе. Его нужно нанести на поврежденные места, а сверху стопу посыпать порошком из можжевеловых иголок.